Las úlceras por presión son unas de las complicaciones más graves y frecuentes con las cuales se enfrentan las personas con lesiones medulares.
Esta patología es posible prevenirla si se aplican ciertas acciones que implican un cuidado integral por parte de la persona que presenta la condición de disCapacidad, por sus cuidadores e incluso por el personal de salud que atiende la lesión medular en sus inicios.
Cabe destacar que las úlceras por presión o escaras también pueden afectar a pacientes crónicos, debido a que estos están obligados a estar largos periodos de hospitalización en cama, generando severas alteraciones en el estado general de la persona (sepsis), que con frecuencia, terminan en la muerte.
Actualmente las personas con disCapacidad de nuestro país se han visto afectadas en gran medida por esta patología, debido a la crisis social, política y económica que hoy vive Venezuela. Aumentando de manera alarmante la cantidad de casos de estados delicados de salud y de fallecimientos, por esta causa.
Y es que para la comunidad con disCapacidad en Venezuela es cada vez es mucho más difícil poder contar con una buena alimentación, tratamientos antibióticos, cremas y mucho menos cojines y colchones antiescaras que mitiguen esta situación.
Súmate al Estudio: Atención, Evaluación y Prevención de Escaras A.C Discapacidad Cero & Cascos Azules haciendo clic aquí
Ahora bien, ¿qué necesitamos saber sobre las úlceras por presión o escaras?, ¿son prevenibles?, ¿qué deben hacer los profesionales de la salud, cuidadores y personas disCapacidad para prevenirlas?
Comencemos por saber su definición para luego adentrarnos en sus características y forma de prevenirlas.
Definición de las úlceras por presión o escaras
La úlcera por presión (UPP) es una lesión isquémica (por falta de sangre) producida por compresión de las redes arteriolares de los tejidos blandos cuando se encuentran comprimidos entre dos planos duros: superficie ósea y plano de apoyo sobre la cama o la silla.
La UPP se produce en enfermedades y condiciones en las que falta la sensibilidad y/o el movimiento (lesión medular, estados comatosos) y que además requieren encamamientos prolongados.
Características y funciones de la piel y tejidos blandos
Sobre el esqueleto se disponen distintos tejidos blandos con diversas funciones que vamos a describir desde la superficie hacia el interior.
- Piel: Compuesta de dos capas.
- Epidermis: Formada por la capa córnea y cuerpo mucoso en el que se incluyen terminaciones nerviosas intraepidérmicas.
- Dermis: En la que se localizan glándulas sudoríparas y sebáceas, terminaciones nerviosas intradérmicas y vasos sanguíneos.
- Tejido celular subcutáneo: Compuesto principalmente por grasa.
- Músculos: Encargados de la función del movimiento.
- Huesos o esqueleto: Función de soporte.
La piel tiene fundamentalmente funciones protectoras y de relación del organismo con el mundo exterior. Las terminaciones nerviosas, intradérmicas e intraepidérmicas nos informan de situaciones externas tales como temperatura, dolor, presión, forma y textura de los objetos.
Así, por ejemplo, para regular la temperatura corporal, si los receptores nerviosos de la piel captan frío exterior, se produce un reflejo de cierre del calibre de los vasos sanguíneos superficiales para que la sangre pase a las capas profundas y no se enfríe, manteniendo así la temperatura ideal en el interior del organismo. Por el contrario, si en el exterior hace calor, los vasos sanguíneos de la superficie se dilatan, para que la sangre se refrigere y así disminuya la temperatura corporal. La sangre transporta el oxígeno que llega a todas las células del organismo. Sin el oxígeno, las células pueden morir.
Si se ejerce una presión excesiva y mantenida sobre la superficie corporal, se impide que la sangre circule a través de los vasos sanguíneos, con lo que los tejidos no reciben el oxígeno necesario para nutrirse lo que produce una sensación de hormigueos molestos. Esta información que ha llegado al cerebro a través de las vías nerviosas medulares, se traduce en una orden enviada desde el cerebro, a través de la médula, para cambiar de posición.
Ante el dolor producido por un pinchazo, una quemadura o un golpe, transmitida esta información hasta el cerebro, a través de la médula, se produce una respuesta de huida de la agresión. Con los ojos cerrados podemos distinguir formas y texturas (áspero, liso, suave, aterciopelado) de los objetos.
Mecanismo de producción de las úlceras por presión o escaras
Por la propia denominación, es evidente que el mecanismo principal de producción de éstas es la presión, pero sobre todo la duración y la dirección de esta presión.
No obstante, influyen además diversos factores en la formación de las UPP que clasificaremos en:
Factores intrínsecos: Relativos a las condiciones de la persona
a) Pérdida de sensibilidad que conlleva la desaparición de los reflejos de protección que describíamos en la fisiología de la piel.
b) Parálisis más o menos importante que dificulta o impide los cambios de posición.
c) Disminución de la resistencia de los tejidos por falta del control vasomotor, sobre todo en la fase de shock medular (al principio de la lesión) y también en las lesiones que permanecen flácidas definitivamente, por producirse una deficiencia circulatoria.
d) Factores anatómicos: excesiva prominencia de algunos relieves óseos sumado a delgadez, faltando el almohadillado de los tejidos blandos (músculos y grasas) que protegen habitualmente los salientes óseos.
e) La edad: a mayor edad más riesgo de UPP.
f) Condiciones generales: anemia, desnutrición, trastornos metabólicos u otras enfermedades asociadas.
g) Estados depresivos que propician el abandono de los cuidados higiénico-posturales.
h) Deformidades y limitaciones articulares.
Factores extrínsecos: Son ajenos a la persona y actúan desde el exterior
a) Presión: se dice que la presión ejercida sobre la superficie corporal no debe sobrepasar la presión máxima intraarteriolar cifrada en unos 30 mm/Hg. Sin embargo otros autores opinan que esta presión sería diferente para cada región corporal. Así en los talones sería de 40 mm/Hg, en sacro 50 mm/Hg e incluso según otras opiniones sería necesaria hasta una presión de 80 mm/Hg. Por ejemplo se dice que los trocánteres son especialmente sensibles, de forma que cuando se aplica una presión externa de 50 gr/cm2, el descenso de oxigenación es del 50% y si se aplica una presión de 100 gr/cm2, la anoxia (falta de oxígeno) es total, produciéndose la muerte celular.
Hay que resaltar que tan importante es la presión ejercida como el tiempo que actúa y la dirección en que se aplica. Por ejemplo, cuando se incorpora la cama y el paciente se coloca semisentado manteniendo esta posición, en la superficie del sacro se ejercen presiones en dos direcciones contrarias y casi paralelas produciendo un efecto de cizalla que ocluye el aporte sanguíneo a áreas muy extensas.
b) Fricción: las espasticidad puede provocar un roce frecuente cizallante, los talones son un frecuente ejemplo.
c) Maceración: cuando existe incontinencia de esfínteres, la piel humedecida por la orina y expuesta al frío, recibiendo presión de forma mantenida, se favorece la aparición de las UPP
d) Materiales inadecuados en los planos de apoyo, tanto sobre la cama, como sobre la silla de ruedas.También inmovilizaciones con yesos no protegidos.
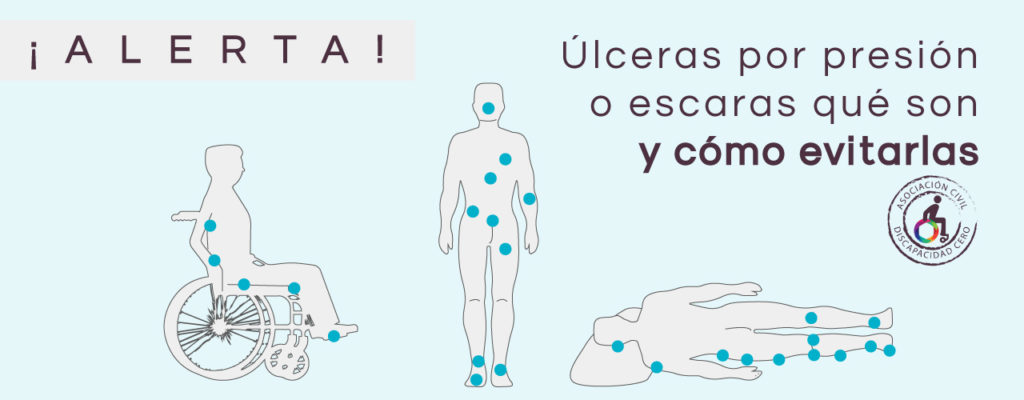
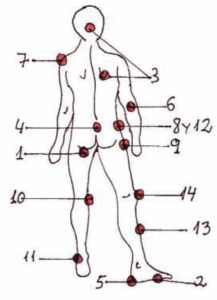
Localización
Existen diferentes zonas de aparición de las UPP según los puntos de apoyo en las distintas posiciones:
Sentado:
- Isquion
- Quinto metatarsiano pie (conductor)
Boca arriba:
- Escápula y occipital.
- Sacro
- Talón
- Codo
De lado:
- Hombro
- Espina ilíaca
- Trocánter
- Cóndilo femoral (rodilla)
- Tobillo
Boca abajo:
- Cresta ilíaca
- Cresta tibial
- Rótula (rodilla)
Grados evolutivos
El centro mundial de control de UPP considera cinco estadios, si bien otro autor (Cornibert) sugiere un estadio cero de comienzo.
- Grado “0”: Trastornos ciculatorios con estasis venoso y linfático.
- Grado “1”: Eritema. Afectación de epidermis y dermis superficial. Se trata de una trombosis con pequeños infartos de los tejidos menos vascularizados.
- Grado “2”: Flictena (ampolla) o pérdida de la epidermis. La flictena puede ser simple o hemorrágica y se ve frecuentemente en los talones.
- Grado “3”: Necrosis con placa negra, lo que supone que está afectada la hipodermis (tejido celular subcutáneo).
- Grado “4”: Afectación del músculo y periostio (tejido que cubre la superficie ósea).
- Grado “5”: Están ulcerados varios puntos con diversos grados evolutivos y con distinta extensión y penetración pudiendo afectar incluso a órganos más internos (hueso, articulaciones, vejiga, recto, etc.).
Otras escuelas consideran tres grados evolutivos: eritema, flictena, necrosis.
Complicaciones
Las UPP pueden provocar múltiples y graves complicaciones:
- Infecciones:
.- Las úlceras generalmente acaban infectándose.
.- Si la infección es superficial puede controlarse con cierta facilidad.
.- Cuando la infección es profunda afecta al hueso (osteomielitis), a las articulaciones (artritis) o a órganos más internos.
.- Desde estos focos de infección pueden pasar gérmenes al torrente circulatorio produciendo una sepsis (infección generalizada) de extrema gravedad que en ocasiones conduce a la muerte.
.- A veces la úlcera se fistuliza creándose trayectos penetrantes.
.- Puede cerrarse en superficie, quedando una bolsa de infección profunda, que más tarde tratará de reabrirse al exterior. - Complicaciones respiratorias: El tratamiento de las úlceras exige prolongados períodos de encamamiento con alto riesgo de aparición de neumonías y atelectasias que con frecuencia abocan a la muerte.
- Alteraciones metabólicas:
.- La UPP es un punto por el que se pierden abundantes proteínas, situación que desequilibra importantes funciones orgánicas.
.- Al sobreinfectarse la úlcera, se produce una anemia tóxica que deja al organismo debilitado, estableciéndose así un círculo vicioso de inapetencia desnutrición dificultad de regeneración de los tejidos estacionamiento de la úlcera más infección más complicaciones inapetencia.De todo lo expuesto se deduce la importancia de la prevención dado que una vez aparecida la úlcera, el tratamiento puede ser muy complejo y la curación, a veces, imposible.
Prevención
a) Paciente encamado agudo:
- Vigilancia:
.- Revisar diariamente y en cada cambio postural las zonas que han estado en contacto con los planos de apoyo.
.- Reconocer los signos de alarma: enrojecimiento de la piel (1er grado)
.- Endurecimiento de los tejidos que hay debajo de la piel y que se aprecia al pellizcar (2o grado).
.- Estas dos situaciones se resolverán espontáneamente si evita el apoyo sobre esa zona durante unos días, pero, si persiste el apoyo, se producirá herida (úlcera de 3er grado). - Tratamiento postural
a) Colocar colchón antiescaras: de agua, de aire compartimentado con presiones alternantes, etc.
b) Posición habitual: decúbito supino.
c) Lateralizar en bloque cada 2 horas: rodar al paciente apoyado en el plano de la cama, no elevarlo.
- En lesiones dorsales y lumbares este movimiento lo pueden realizar 2 personas.
- En lesiones cervicales debe realizarse el cambio entre 3 personas, una de las cuales sujetará el cuello y la tracción transcraneal durante el giro.
- Si existen almohadas lumbares y rodillos cervicales para el mantenimiento de las fracturas, estos seguirán aplicados al cuerpo del paciente durante el movimiento.
d) No angular la cama: ¡peligro de úlcera por presión sacra! Si se precisa mantener elevado el tórax, poner tacos en las patas de la cabecera de la cama consiguiendo un plano inclinado, no angulado (posición anti-Trendelemburg).
e) Pies: Posición en 90º con caderas separadas mediante colocación de férulas anti-equino y desrotadoras.
f) Manos: Mantener 2 posiciones básicas mediante:
- Férulas funcionales: ligera flexión de dedos y semiflexión dorsal de muñeca.
- Férulas en flexión: (tipo futuro o Heidelberg) para mantener en posición de puño.
Estas 2 posiciones se alternarán cada dos horas, durante el día; por la noche se retiran las férulas.
El cambio postural previene la formación de úlceras por presión (UPP). En cada cambio revisar los salientes óseos que han estado apoyando. Sólo en caso de zona de enrojecimiento que persiste en el siguiente cambio postural, se colocará parche de protección. Las férulas previenen las deformidades articulares.
b) Paciente crónico:
- En cama:
.- Alternar posiciones en decúbito supino, decúbito prono, lateral derecho, lateral izquierdo cada 2 horas.
.- Es aconsejable disponer de un colchón antiescaras de agua o de aire en el domicilio. - Sentado:
.- Pulsar con las manos elevando los apoyos isquiáticos del plano de la silla cada diez o quince minutos.
.- Las caderas deben estar en ángulo de 90º para evitar que el peso corporal se desplace a las tuberosidades isquiáticas. Esto se consigue regulando la altura del reposapiés de la silla. - Vigilancia:
.- Como norma general, además de los cambios frecuentes de posición descritos, se debe vigilar en cada cambio los salientes óseos que han estado en contacto con el plano de apoyo.
.- Ante el mínimo signo de presión, debe evitarse el apoyo sobre esa zona en lo sucesivos cambios hasta que observemos normalidad cutánea.
.- Utilizar un espejo para visualizar las zonas posteriores del cuerpo que no permiten la visión directa.
.- Vigilar el estado de conservación y de hinchado de los cojines y colchones antiescara.
.- Cuando estén deteriorados, hay que sustituirlos por otros nuevos que estén homologados.
.- No adquiera dispositivos antiescara sin consejo de expertos.
.- No debe sentarse en asientos duros ni en sillas reclinadas (tumbonas).
.- Utilizar siempre la silla de ruedas con el cojín antiescaras.
.- Evitar el adelgazamiento excesivo que dejaría a los salientes óseos sin protección.
.- Realizar una higiene adecuada de la piel: limpieza y secado correcto y aplicación de alguna crema que mantenga un buen estado de hidratación.
Conoce aquí acerca de los cojines antiescara más recomendados
Fuente: Agencia Valenciana de Salud, España
Guía de auto-cuidado del lesionado medular
Bibliografía:
FAKACS, C., AUDIC B., BOURNAUD, M., DÉSERT, J.F., ESNAULT, G., LE MOUEL, M.-A., MAZIÉRES, L., PERRIGOT, M., RHELN, F., et WEBER, J. Reéducation des neurovessies. – Editions Techniques- Enccycl. Méd. Chir. (París-Francia), Kinésithérapie-Rééducation fonction- nelle, 26496 A, 1992, 26 p.
THOUMIE, P., THEVENIN-LEMOINE, E. et JOSSE, L. Reéducation des paraplégiques et tétraplégiques adultes. Editions Techniques. – Encycl. Méd. Chir. (París-Francia), Kinésithérapie-Rééducation fonctionnelle, 26-460-A-10, 1995, 15 p.
MINAIRE, P., Paraplégie et Tétraplégie. Ed. Masson, París 1982 – 2 éd.
GUTTMAN, L. Lesiones medulares.Tratamiento global e investigación. Ed. Jims Barcelona (versión española revisada por: FORNER,
V., MENDOZA, J., SARRIAS M.).
CHUSID, J.G., MCDONALD, J.J. Neuroanatomía correlativa y neurología funcional. 2a ed. traducida. MM S.A. México 1972.
SALGADO, J.L., PASCUAL, V. Estudio de la eficacia del colchón de agua en la prevención de UPP. Médula espinal, Vol. 2, no 2, abril 1996. Pág. 104-107


Gracias por sus recomendaciones es bueno para las personas q no tienes escaras evitan q se cuiden de esas ulceras de precion y los que tenemos escaras tendremos mas cuidado para e vitar mas ulceras de precion muy bueno el tema de verdad felicidades gracias .
Muchas gracias por la informacion me es de mucha ayuda…
Como curar con plantas o prouctos economico por falta e recursos a una persona discapacitada.